Treatment of mild to moderate obesity with laparoscopic adjustable gastric banding or an intensive medical program: a randomized trial.
O’Brien PE, Dixon JB, Laurie C, Skinner S, Proietto J, McNeil J, Strauss B, Marks S, Schachter L, Chapman L, Anderson M. Centre for Obesity Research and Education, Monash University Medical School, The Alfred Hospital, Melbourne, Victoria, Australia. paul.obrien@med.monash.edu.au.
Background: Obesity is a major, growing health problem. Observational studies suggest that bariatric surgery is more effective than nonsurgical therapy, but no randomized, controlled trials have confirmed this.
Objective: To ascertain whether surgical therapy for obesity achieves better weight loss, health, and quality of life than nonsurgical therapy.
Design: Randomized, controlled trial.
Setting: University departments of medicine and surgery and an affiliated private hospital.
Patients: 80 adults with mild to moderate obesity (body mass index, 30 kg/m2 to 35 kg/m2) from the general community. Interventions: Patients were assigned to a program of very-low-calorie diets, pharmacotherapy, and lifestyle change for 24 months (nonsurgical group) or to placement of a laparoscopic adjustable gastric band (LAP-BAND System, INAMED Health, Santa Barbara, California) (surgical group).
Measurements: Outcome measures were weight change, presence of the metabolic syndrome, and change in quality of life at 2 years.
Results: At 2 years, the surgical group had greater weight loss, with a mean of 21.6% (95% CI, 19.3% to 23.9%) of initial weight lost and 87.2% (CI, 77.7% to 96.6%) of excess weight lost, while the nonsurgical group had a loss of 5.5% (CI, 3.2% to 7.9%) of initial weight and 21.8% (CI, 11.9% to 31.6%) of excess weight (P < 0.001). The metabolic syndrome was initially present in 15 (38%) patients in each group and was present in 8 (24%) nonsurgical patients and 1 (3%) surgical patient at the completion of the study (P < 0.002). Quality of life improved statistically significantly more in the surgical group (8 of 8 subscores of Short Form-36) than in the nonsurgical group (3 of 8 subscores).
Limitations: The study included mildly and moderately obese participants, was not powered for comparison of adverse events, and examined outcomes only for 24 months.
Conclusions: Surgical treatment using laparoscopic adjustable gastric banding was statistically significantly more effective than nonsurgical therapy in reducing weight, resolving the metabolic syndrome, and improving quality of life during a 24-month treatment program.
COMENTARIO:
La obesidad y sus consecuencias (SAOS, síndrome de hipoventilación-obesidad, asma, disnea de esfuerzo…) ya es una de las causas más habituales de consulta especializada en Neumología, así que no podemos dar la espalda a algunos de los conceptos básicos de esta enfermedad y tampoco a su tratamiento, bastante ineficaz hasta la fecha.
El tratamiento médico de la obesidad, integrando cambios en los hábitos alimentarios y de actividad física, terapia conductual y apoyo farmacológico, constituye la alternativa de primera elección. Las dietas hipocalóricas se han clasificado tradicionalmente en dietas de muy bajas calorías (aportan entre 400 y 800 kcal/día, requieren suplementos vitamínicos y son deficientes en ácidos grasos esenciales) y dietas hipocalóricas balanceadas o moderadas (en general aportan entre 800 y 1400 kcal/día y pueden cubrir las necesidades de macro y micronutrientes). Según el consenso de la OMS (Ginebra 1997), se justifica el uso de fármacos en obesidad (orlistat o sibutramina) cuando fracasa el tratamiento con dieta, ejercicio y manejo conductual en pacientes con IMC >30 o con IMC >25 y comorbilidad de relevancia médica (diabetes tipo 2, HTA, artropatía, etc.). Si un fármaco no consigue que se pierdan al menos 2 Kg de peso en el primer mes de tratamiento, su dosis debe ser revisada o debe ser retirado. En general logran modestas reducciones de peso y cabe preguntarse si pequeños descensos en el IMC tienen una repercusión valorable sobre la salud.
Sin embargo, en el grupo de obesos severos y mórbidos (IMC >35 kg/m2), sólo el 5-10% logra mantener una reducción significativa de peso después de algunos años. En estos pacientes la cirugía «bariátrica» (cirugía que altera la anatomía del tubo digestivo con el objetivo de reducir la ingesta y/o absorción de alimentos), ha mostrado consistentemente un mayor éxito a 5 y 10 años plazo al inducir y mantener una pérdida de peso de al menos el 50% del exceso de peso, mejorar la comorbilidad y las funciones psicosociales en directa proporción al peso perdido, normalizar la conducta alimentaria alterada, e incrementar el nivel de actividad y capacidad física. Según un metanálisis recientemente publicado, la cirugía resultó en una mayor pérdida de peso que el tratamiento convencional, aunque conlleva ciertos efectos indeseables como el síndrome de vaciamiento rápido o la pirosis (Colquitt J, Clegg A, Sidhu M, et al. Surgery for morbid obesity. Cochrane Database Syst Rev. 2003; (2):CD003641). La mortalidad alcanzó, de acuerdo con la revisión de Buchwald y cols (Bariatric surgery: a systematic review and meta-analysis. JAMA. 2004 Oct 13; 292(14):1724-37) un 0.5% para las intervenciones puramente restrictivas, un 0.5% para el bypass gástrico y en el 1.1% para otras intervenciones. Estas cifras son favorables cuando se comparan con las resultantes de otras formas de cirugía mayor abdominal. Por otra parte, es necesario considerar el efecto de la cirugía bariátrica sobre la comorbilidad: la HTA se resuelve en un 60-65%, la DM tipo 2 en un 90%, la dislipemia en un 70%, la insuficiencia cardiaca en un 60% y el síndrome de apnea obstructiva del sueño (SAOS) en un 80%.
En este estudio se comparan dos tipos de tratamiento para obesos (IMC entre 30 y 35): dieta de muy bajas calorías y cirugía por laparoscopia con bandas gástricas ajustables.
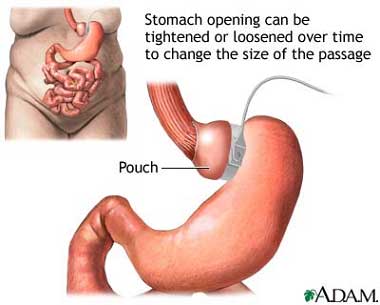
El estudio se planificó con un seguimiento a dos años. Los resultados fueron favorables a la cirugía, que logró una pérdida del 21% del peso inicial y del 87% del exceso de peso que presentaban los pacientes. Estos resultados fueron significativamente mejores que los logrados con dieta de muy bajas calorías (sólo consiguió una pérdida del 5% del peso inicial). Además, ello trajo como consecuencia una significativa mejoría en la calidad de vida de los pacientes. Desafortunadamente, este estudio no se centró en las complicaciones respiratorias de la obesidad y tampoco tuvo en cuenta los efectos secundarios de la cirugía bariátrica, muy criticados en otras publicaciones.
Existe cierta experiencia en el tratamiento del síndrome de hipoventilación-obesidad (SHO) con diferentes técnicas quirúrgicas. Se ha publicado que la cirugía bariátrica puede lograr una mejoría de los volúmenes pulmonares y también de la fuerza de la musculatura respiratoria. Además, es capaz de normalizar el patrón respiratorio que está característicamente alterado en pacientes con SHO. Por otra parte, un estudio estimó que la pérdida del 10% de peso mediante este tratamiento predice un descenso del 26% del IAH. Estos datos se complementan con el hallazgo de una reducción de la colapsabilidad de la VAS y de la necesidad de CPAP cuando la cirugía bariátrica es efectiva. No se dispone de estudios prospectivos y aleatorizados acerca del efecto de la cirugía bariátrica en la insuficiencia respiratoria propia del SHO. Sin embargo, algunas series incluyen pacientes con esa condición y permiten apreciar una favorable evolución de las cifras de PaO2 y PaCO2.
