DIAGNÓSTICO DE LA HIPERTENSIÓN ARTERIAL PULMONAR
A. Baloira Villar, Complexo Hospitalario de Pontevedra
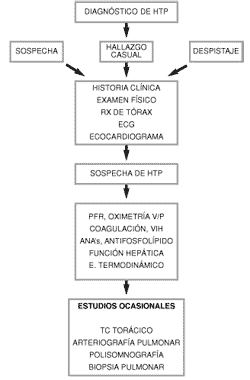
Como en cualquier otra enfermedad de tan mal pronóstico, el proceso diagnóstico de la HTP debe seguir unos pasos lógicos: a.- Detectar los posibles individuos en riesgo de padecerla b.- Hacer el diagnóstico definitivo de la enfermedad c.- Descartar causas que se asocien con la enfermedad d.- Cuantificar el grado de afectación de los individuos diagnosticados e.- Instaurar un tratamiento y evaluar su eficacia
DETECCIÓN DE POSIBLES CASOS DE RIESGO
Pueden hacerse dos tipos de aproximaciones: estudio de mutaciones genéticas asociadas a HTP en familiares de individuos con HTPF y ecocardiografía en posibles sujetos en riesgo de padecer la enfermedad.
Estudios genéticos
Como ya se ha comentado anteriormente, hasta un 50% de pacientes con HTPF tienen mutaciones en el gen BMPR2. Sin embargo, dado que tiene penetrancia incompleta, la mayor parte de los individuos con esta mutación no desarrollarán HTP. Los hijos de pacientes con HTPF tienen un riesgo del 50% de heredar el gen, lo que con una penetrancia aproximada del 20% da un riesgo en torno al 10% de desarrollar la enfermedad. Por tanto, debe valorarse con la familia los beneficios y limitaciones de realizar este test, que muy pocos laboratorios están capaci-tados para hacer con garantías. Si no se detectan mutaciones, el riesgo es similar al de la población general.
Ecocardiografía en sujetos de riesgo asintomáticos
Hay pocos estudios al respecto. Se podría plantear el realizar ecocardiogramas sólo en reposo o también en esfuerzo, dado que un incremento exagerado durante este último podría significar una fase precoz de la enfermedad, aunque también podría tratarse de una alteración estructural estable sin más. Los candidatos a realizar ecocardiogramas periódicos serían: presencia de una mutación genética en BMPR2; familiares en primer grado de pacientes con HTAPI ; hipertensión portal en protocolo de trasplante hepático; cardiopatías congénitas con corto-circuitos izquierda-derecha. En otras enfermedades como VIH, conectivopatías o EPOC si no presentan síntomas sugerentes de HP no se justifica la realización de ecocardiograma debido a no haber constancia de que un tratamiento en esta fase tenga ningún impacto en el curso clínico.
DIAGNÓSTICO DE HIPERTENSIÓN PULMONAR
Tal como se comentó al inicio de este documento, el diagnóstico de HTP pasa por demostrar unas cifras de PAP sistólica en reposo > 35 mmHg o una PAP media > 25 mmHg, o bien una PAP media tras esfuerzo > 30 mmHg. En general, la primera medición suele realizarse mediante ecocardiografía, tanto dirigida como de forma casual por otra indicación. No debe olvidarse que hasta un 6% de individuos asintomáticos mayores de 50 años tienen una PAP sistólica > 40 mmHg. No está claro que actitud tomar ante el descubrimiento casual de HTP por ecocardiografía en un individuo asintomático. Si las cifras son significativas (> 50 mmHg) probablemente lo indicado es realizar un cateterismo derecho para confirmarlas.
CLÍNICA
El síntoma típico es la disnea ante esfuerzos, inicialmente grandes y progresivamente de menor cuantía. En la mayor parte de los casos no se asocia a otros síntomas de enfermedad cardiopulmonar, lo que da lugar a un retraso diagnóstico a veces notable. La disnea de esfuerzo se debe probablemente a la incapacidad de la circulación pulmonar de adaptarse a las demandas del ejercicio. No existe la misma intensidad de disnea en todos los tipos de HTP. Por ejemplo, en la HTP relacionada con la toma de anorexígenos suele ser menor que en la HTAPI. La duración de la dificultad respiratoria se correlaciona inversamente con la esperanza de vida (Tabla 2). Otro síntoma frecuente es el dolor torácico, debido a isquemia relativa del ventrículo derecho. En grados avanzados se produce hipoperfusión coronaria, debido a disminución del gasto cardía-co y por tanto de la presión dentro de la aorta. El tercer síntoma típico es el síncope, en general con ejercicio, debido a la disminución del volumen por latido producida por desviación del tabique hacia el lado izquierdo y por tanto caída del flujo sanguíneo sistémico. vascular derivado del endotelio (VEGF) y sus receptores8.

SIGNOS FÍSICOS
No hay signos físicos específicos de esta enfermedad. Puede aparecer cianosis si existe un cortocircuito derecha-izquierda o disminución marcada de la saturación de la sangre venosa por bajo gasto cardíaco. Es frecuente en casos severos la elevación de la presión venosa yugular y la aparición de ondas “v” por regurgitación tricuspídea, o de ondas “a” por mala distensibilidad del ventrículo derecho. Existen diversos ruídos cardíacos patológicos que pueden auscultarse en pacientes con HTP y que aparecen en función de la severidad de la enfermedad: soplo mesosistólico por un flujo turbulento a través de la válvula pulmonar, un ritmo de galope por 4º ruído ventricular derecho, clic de eyección sistólica por cierre precoz de la válvula pulmonar y en casos avanzados un soplo diastólico de regurgitación pulmonar o un soplo holosistólico de insuficiencia tricuspídea. Cuando la enfermedad progresa se observa hepatomegalia, ascitis y edema periférico, indicativo de fallo cardíaco derecho. Otros hallazgos que pueden aparecer son las acropaquias, que en general se asocian a cortocircuitos cardíacos o enfermedad veno-oclusiva. En HTP asociada a otras entidades aparecerán los datos típicos de éstas: engrosamiento cutáneo o Raynaud en esclerodermia, artritis en enfermedades del tejido conectivo, etc.
ECG
Debe realizarse siempre. Puede sugerir o demostrar hipertrofia del ventrículo derecho y dilatación de la aurícula derecha. En más del 75% de los pacientes el eje está desviado a la derecha. Sin embargo, la sensibilidad (± 55%) y la especificidad (± 70%) no son suficientes como para considerar al ECG una buena prueba de despistaje de la enfermedad1.
RX DE TÓRAX
Un aumento del diámetro de las ramas centrales de las arterias pulmonares y del ventrículo derecho sugiere HTP. Dado que a menudo en fases iniciales estos cambios son poco llamativos, la radiografía de tórax debe analizarse con cuidado, ya que puede ser el primer dato que oriente el diagnóstico a esta enfermedad.
TC TORÁCICO
Desde que hace 10 años se introdujo el TC helicoidal, su papel en el diagnóstico de HTP ha pasado al primer plano. Recientemente disponemos de aparatos muy rápidos, multicorte, con una gran definición de imagen que pueden hacer reconstrucciones tridimensionales del árbol vascular pulmonar. Es muy importante para descartar HTP tromboembólica crónica e indicar la posibilidad de tratamiento quirúrgico si los trombos asientan en ramas principales o lobares. También permite ver el parénquima pulmonar, que si presenta enfermedad intersticial orientará el diagnóstico a enfermedad del tejido conectivo, neumonía intersticial, etc. En la enfermedad veno-oclusiva se observa un engrosamiento septal interlobular que recuerda un poco el fallo cardíaco izquierdo. En HTAPI se aprecia frecuentemente perfusión en mosaico, con áreas de mayor atenuación debido a vasoconstricción.
RMN
En general su uso no está indicado de rutina. La principal ventaja respecto al TC es la capacidad de estudiar la función ventricular y el flujo sanguíneo. Permite medir con gran precisión la masa muscular cardíaca. En este aspecto es una competidora clara de la ecocardiografía. La menor disponibilidad y su coste hacen que se esté introduciendo muy lentamente en el manejo de HTP.
ECOCARDIOGRAFÍA
Es posiblemente el método de diagnóstico y seguimiento más importante. Es barato, rápido y muy fiable en manos expertas. Puede realizarse tanto en reposo como en esfuerzo. Permite medir tanto los volúmenes pulmonares, como el flujo mediante el Doppler y la masa muscular sobre todo del ventrículo izquierdo. La medición de la presión arterial pulmonar (PAP) es siempre una aproximación y debe ser valorada en función del contexto clínico. Para el cálculo de la PAP se utiliza la fórmula de Bernouilli, que cuantifica el gradiente de presión (GP) a través de un orificio (habitualmente la válvula tricúspide) en función de la velocidad del fluído (V), en este caso la sangre: GP = 4V2. Obviamente es necesario que exista insuficiencia tricuspídea, pero incluso con grados muy bajos de ella se puede hacer una medición muy aproximada2. Debe hacerse una estimación de la presión auricular derecha que se sumará al valor obtenido. Existen múltiples estudios que han comprobado la correlación excelente de esta medición con la obtenida por cateterismo (r = 0,89-0,97), aunque existe una importante desviación estándar (hasta 8 mmHg) lo que indica que para un individuo aislado el grado de certeza es bastante inferior. La variabilidad intra e interobservador es realmente baja (0,2±3,4 mmHg y 1,8±4,9 mmHg respectivamente)2. En un estudio realizado en pacientes con EPOC, donde la hiperinsuflación supone un importante problema técnico, el jet tricuspídeo pudo ser medido en el 77% de los casos3. La ecocardiografía también permite diagnosticar y medir defectos intracardíacos mejorando su sensibilidad con la utilización de contraste. Para el seguimiento de los pacientes tratados es el método de elección, dado que, salvo en circunstancias especiales, no se debe someter al paciente al riesgo y costo de un nuevo estudio hemodinámico.
GAMMAGRAFÍA PULMONAR DE VENTILACIÓN/PERFUSIÓN
Debería realizarse entonos los pacientes, dado que sigue siendo el mejor método para valorar defectos de perfusión que podrían ser secundarios a enfermedad tromboembólica crónica y en algunos casos susceptibles de cirugía. Los pacientes con HTPAI no suelen presentar alteraciones. Se ha publicado una sensibilidad del 90-100% y especificidad del 94-100% para diferenciar entre HTAPI y HP tromboembólica4. No existe buena correlación entre gammagrafía V/P y severidad de la HTP.
ESTUDIOS HEMATOLÓGICOS
En todos los pacientes deberá hacerse un estudio hematológico de rutina, una batería de anticuerpos antinucleares para descartar enfermedades del tejido conectivo, anticuerpos antifosfolípido, serología para VIH, función hepática y estudio completo de coagulación.
VALORACIÓN DE LA CAPACIDAD DE ESFUERZO
Es una parte fundamental en el proceso diagnóstico de la HTP y en la evaluación de la eficacia del tratamiento y evolución de la enfermedad. Los objetivos del test de esfuerzo estarán en función del tipo de estudio utilizado: máxima capacidad de esfuerzo, grado de esfuerzo que permite una vida confortable, correlaciones entre circulación y ventilación, variaciones de la PAP con el esfuerzo, descartar la presencia de isquemia coronaria, establecer un pronóstico, etc
La prueba más ampliamente utilizada por su sencillez es el test de 6 minutos de marcha (6MM). Otras opciones son el test de ejercicio cardiopulmonar con cinta rodante o cicloergómetro y la ecocardiografía de esfuerzo. El test 6MM tiene correlación inversa con el grado funcional, directa con el consumo pico de oxígeno y de forma más débil con las resistencias vasculares pulmonares y el gasto cardíaco. No presenta correlación significativa con la PAPm. Es un buen predictor de la supervivencia habiéndose comprobado que una desaturación > del 10% al final del test supone un incremento del riesgo de mortalidad de 2,9 veces5. Esta prueba se ha tomado como base para ver la eficacia de los diversos tratamientos. Debe realizarse de forma periódica (cada 3 – 6 meses) para tener una orientación pronóstica y hacer cambios terapéuticos.
El eco Doppler de esfuerzo permite evaluar la respuesta del corazón derecho al esfuerzo e incluso el diagnóstico precoz en pacientes sin insuficiencia tricuspídea en reposo. No están bien establecidos los valores para considerar una respuesta como anormal.
ESTUDIO HEMODINÁMICO
Es la prueba fundamental para conocer con exactitud el valor de las resistencias pulmonares. Se tratará en profundidad en el siguiente capítulo.
BIBLIOGRAFÍA
- Ahearn GS et al: Electrocardiography to define clinical status in primary pulmonary hypertension and pulmonary arterial hypertension secondary to collagen vascular disease. Chest 2002; 122: 524-7
- Yock PG et al: Noninvasive estimulation of right ventricular systolic pressure by Doppler ultrasound in patients with tricuspid regurgitation. Circulation 1984; 70: 657-62
- Higham MA et al: Utility of ecochardiography in assessment of pulmonary hypertension secondary to COPD. Eur Respir J 2001; 17: 350-5
- Worsley DF et al: Ventilation-perfusion lung scanning in the evaluation of pulmonary hypertension. J Nucl Med 1994; 35: 793-6
- Paciocco G et al: Oxygen desaturation on the six-minute walk test and mortality in untreated primary pulmonary hypertension. Eur Respir J 2001; 17: 647-52

