DIAGNÓSTICO
Ante todo paciente con sospecha de hemoptisis debemos seguir una serie de pasos para confirmarla, cuantificar su volumen e intentar realizar una aproximación etiológica, para así poder aplicar un tratamiento adecuado. Pero los casos de hemoptisis amenazante constituyen una situación excepcional en la que se requiere una actuación urgente, y donde lo primordial será mantener la vía aérea permeable y evitar las alteraciones hemodinámicas.
De forma general, a todos los pacientes con hemoptisis se les realizará:
1. Historia clínica
Como en cualquier patología médica la anamnesis es esencial. Nos permite obtener datos sobre sus antecedentes neumológicos, cardiovasculares, hematológicos, hábitos tóxicos, traumatismo torácico o la práctica reciente de técnicas agresivas. Se deben recoger con detalle las características del episodio actual de hemoptisis, como son el volumen total del sangrado (para lo que puede ser útil el uso de un vaso graduado), el tiempo de evolución, la sintomatología acompañante y si tuvo episodios previos, ya que nos permitirá orientar el diagnóstico (19,20) . Así, en pacientes con expectoración crónica sospecharemos bronquitis crónica o bronquiectasias; si presenta fiebre, pérdida de peso y sudoración pensaremos en tuberculosis; el tabaquismo en mayores de 40 años nos obligará a descartar carcinoma broncogénico, sobre todo si se asocia a cambios en las características de la tos y síndrome constitucional; ante sangre diluida, rosada y espumosa se debe sospechar edema agudo de pulmón; la terapia anticoagulante nos hará pensar en coagulopatía por exceso de dosis o embolismo pulmonar por baja dosis y, si coexiste hematuria pensaremos en síndrome de Goodpasture o Granulomatosis de Wegener (4,19). También se debe recoger en la historia la exposición ambiental a asbesto, arsénico, cromo, níquel y ciertos gases, que pueden incrementar el riesgo de hemoptisis (20).
La exploración física debe ir encaminada fundamentalmente a detectar signos de compromiso respiratorio y a valorar la situación hemodinámica. Además valoraremos otros datos como telangiectasias o equimosis que nos orienten hacia una supuesta alteración hematológica; la presencia de acropaquias hacia carcinoma o bronquiectasias; los soplos diastólicos con clic de apertura hacia la estenosis mitral; los roncus fijos hacia lesiones endobronquiales como adenomas, carcinomas o cuerpos extraños, etc.(4). En la exploración física sistemática se incluirá la inspección de la cavidad oral y del área ORL (19).
Generalmente la historia clínica y la exploración nos ayuda a diferenciar los cuadros de «pseudohemoptisis», como son los sangrados del área ORL o digestivos, y de los esputos pigmentados que ocurren en determinadas infecciones por gérmenes gram negativos o del edema agudo de pulmón (1,4). En la tabla IV representamos las características diferenciales entre la hemoptisis y la hematemesis (16).
2. Radiografía de tórax
Es una prueba básica que debe realizarse ante todo paciente con hemoptisis, y siempre que sea posible en dos proyecciones (1,2,21). Es de gran valor tanto en la localización del área sangrante, cuando la lesión es única, como en el estudio de extensión de la enfermedad para la valoración prequirúrgica (1). Aunque determinados patrones o imágenes radiológicas pueden ser sugestivos o compatibles con determinadas entidades, queremos subrayar que prácticamente ninguna imagen radiológica debe ser considerada por sí sola como patognomónica de una entidad concreta (1,2,4). Las alteraciones radiológicas deben interpretarse con cautela ya que pueden estar alteradas o producidas por acumulación de sangre que se puede distribuir por la tos y los cambios de posición(1,2,4,16).
Sin embargo, una radiografía de tórax normal, que aparece entre el 20-50% de los casos (4,16), no excluye una causa pulmonar. Las condiciones que pueden presentar una radiografía normal o casi normal, incluyen bronquitis, bronquiectasias, pequeñas áreas de infección, malformaciones vasculares, infarto pulmonar o lesiones endobronquiales pequeñas que no causen oclusión completa del bronquio (4). En un reciente estudio realizado en nuestro centro se obtiene que las causas de hemoptisis en pacientes con radiografía de tórax normal son por orden de frecuencia: bronquiectasias, bronquitis crónica, bronquitis aguda y tumoración endobronquial (22).
3. TAC torácica
En el estudio inicial de la hemoptisis es un método diagnóstico de 2º orden que puede ser eficaz tanto en la determinación de la etiología como en la localización del punto sangrante. En su modalidad de alta resolución, es especialmente útil para el diagnóstico de bronquiectasias (sensibilidad entre el 94 y 100% y especificidad del 100%) y aspergilomas (1,16). El TAC y la broncoscopia son dos procedimientos imprescindibles y complementarios, aunque no está claro cual debe ser el orden. Las ventajas que tendría la realización del TAC inicialmente serían: evitar la práctica innecesaria de un determinado número de broncoscopias y optimizar los resultados al “dirigir” la exploración endoscópica respiratoria en función de los hallazgos de imagen (biopsia de masas, punción de adenopatías…) (23).
4. Pruebas de laboratorio
Aportan una ayuda limitada (1,2,4,16). El hematocrito y la hemoglobina sérica pueden orientarnos sobre el grado de pérdida sanguínea. La leucocitosis con neutrofilia nos puede hacer sospechar una infección intercurrente. Es obligado el estudio de coagulación, que nos puede indicar una discrasia sanguínea.
Se realizará gasometría arterial en todos los casos de hemoptisis amenazante.
El análisis de orina puede sugerir una enfermedad sistémica y/o síndrome pulmón-riñón (Ej. Síndrome de Goodpasture o Granulomatosis de Wegener).
Es imprescindible tomar tres muestras de esputo para tinción de Ziehl-Nielsen en busca de micobacterias; si es posible, el análisis de esputo incluirá también un cultivo habitual y citología en búsqueda de células malignas.
5. Broncoscopia
Es sin duda la técnica más valiosa en sus vertientes diagnóstica, tanto de localización como etiológica, y terapeútica. La decisión de realizar una broncoscopia en pacientes con hemoptisis en general, y hemoptisis leve en particular, ha sido controvertida en la literatura médica. Inicialmente ante un paciente con hemoptisis leve, y en presencia de tabaquismo, parece oportuno realizar la fibrobroncocoscopia. También estaría recomendada en pacientes con otros factores de riesgo que aumenten la probabilidad de carcinoma, como son además del tabaquismo, el sexo masculino, la edad superior a 40 años, la radiografía de tórax anormal o la historia de pérdida de peso o tos persistente (1,4). En el grupo concreto de pacientes con hemoptisis y radiografía de tórax normal la broncoscopia podría evitarse en el estudio etiológico inicial si tienen menos de 50 años, TAC torácico normal y ausencia de factores de riesgo para cáncer de pulmón (22). Sí parece justificado realizarla siempre en hemoptisis de importante cuantía, independientemente de que se haya conseguido o no un diagnóstico, ya que nos va a permitir localizar el punto de sangrado, indispensable cara a una eventual cirugía urgente y adoptar medidas terapéuticas directamente dirigidas a intentar detener la hemorragia cualquiera que sea la causa que la produzca (2).
Otro aspecto que ha sido debatido es el momento adecuado para la realización de la prueba. Los resultados son mejores, incluso superiores al 90%, cuando se practica en un sangrado activo, y disminuyen a medida que pasan los días entre la hemorragia activa y la realización de la exploración, por lo que actualmente se preconiza su realización de forma precoz, sobre todo en las hemoptisis de importante cuantía (1,2,4).
También existen controversias en la elección del tipo de broncoscopia en las hemorragias masivas. La broncoscopia rígida debe considerarse como complementaria a la flexible, y su indicación actual como método endoscópico se restringe a la situación especial en la hemoptisis masiva, dado que en estos casos presenta una mayor capacidad de aspiración, lo que permite localizar con mayor probabilidad de éxito el punto sangrante, al tiempo que posibilita una ventilación a demanda del paciente (2). El uso del broncoscopio flexible con canal de succión ancho, a través de un tubo endotraqueal, es una alternativa útil (2,11).
La broncoscopia durante la hemoptisis no agrava el sangrado (2). Una vez examinado el árbol bronquial, y si el sangrado está controlado, se procederá a la realización de técnicas para obtención de muestras como lavados, cepillados o biopsias. Si se objetivan coágulos (signo indirecto), es necesario evaluar si están organizados o no, siendo aconsejable extraerlos cuando no lo están, lo que nos permitirá valorar la mucosa bronquial subyacente (1).
En conclusión, creemos que debe realizarse broncoscopia en todos los pacientes con hemoptisis sin diagnóstico de seguridad (salvo en los casos concretos que ya se han comentado) o que por el volumen del sangrado, se planteen actitudes terapéuticas a través del broncoscopio, y si es posible cuando el sangrado este activo.
6. Arteriografía
Es una técnica cada vez más usada en el manejo de las hemoptisis, con la limitación de que no está disponible en todos los centros (1,2). Ofrece una doble utilidad: diagnóstica y terapéutica, ya que como veremos posteriormente, permite la embolización de los vasos sangrantes.
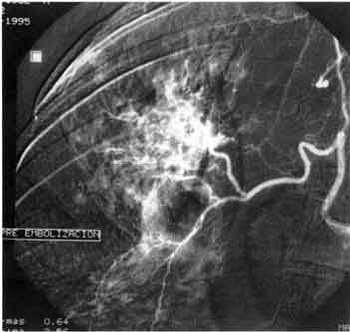
Se realiza mediante cateterización arterial, generalmente transfemoral, buscando a continuación el origen de las arterias bronquiales y procediendo a su opacificación con contraste hasta asegurar un mapeo exhaustivo de todo el árbol bronquial. El diagnóstico angiográfico se realiza de acuerdo a los signos directos hallados (extravasación del contraste), lo cual es raro, o se se sospecha por signos indirectos (hipervascularización, tortuosidad o hipertrofia vascular, shunt broncopulmonar, formación de aneurismas o trombosis de vasos)(11,24-29).
A modo de ejemplo, en la figura 1 mostramos la arteriografía de una paciente con tuberculosis pulmonar activa, que presentaba signos indirectos de sangrado a nivel del lóbulo superior derecho. En la figura 2 se muestra la arteriografía postembolización con la arteria bronquial ocluída.
La arteriografía es un método complementario que se realiza normalmente tras la broncoscopia y los métodos radiológicos. Cuando estos fallan, alcanza su máximo rendimiento. Se ha discutido mucho sobre las ventajas de estos métodos en el manejo de las hemoptisis. En un estudio comparativo realizado en 36 pacientes por Saumench et al. (30) observaron un mayor rendimiento en la localización del sangrado de la broncoscopia (68%) frente a la arteriografía bronquial (55%), presentando la broncoscopia la ventaja de permitir un diagnóstico etiológico, mientras que la arteriografía permite un tratamiento más eficaz.